Por fernandaavilarocha10
•
14 de maio de 2026
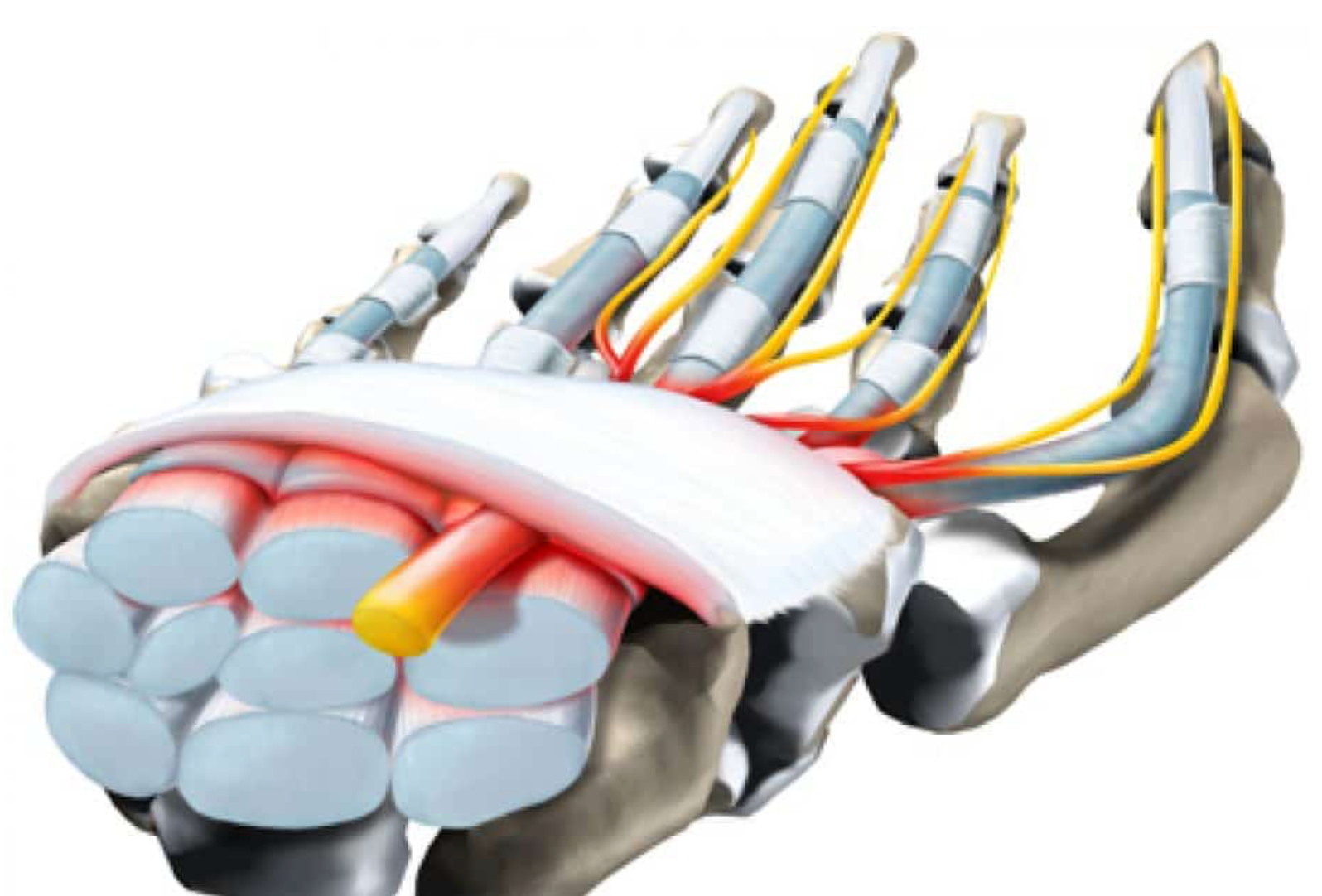
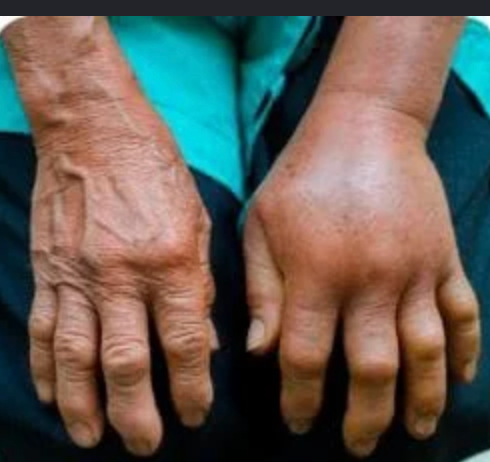
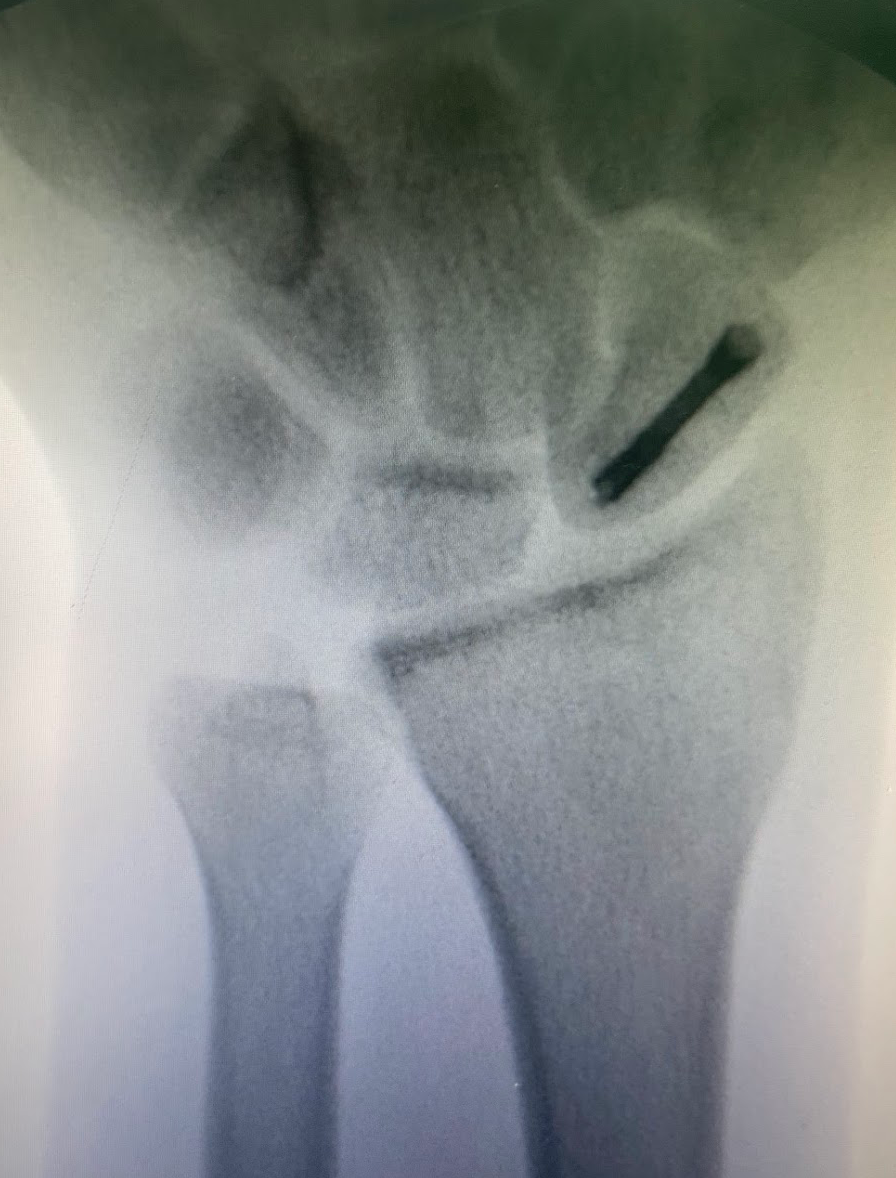
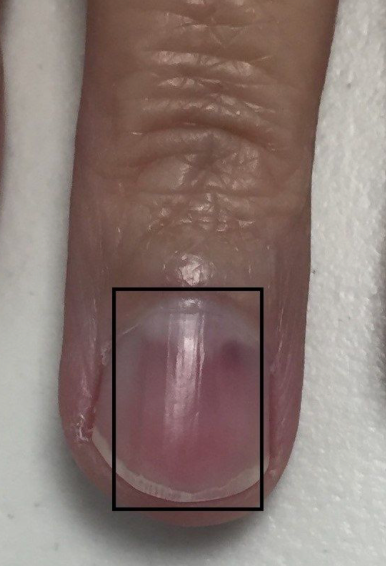
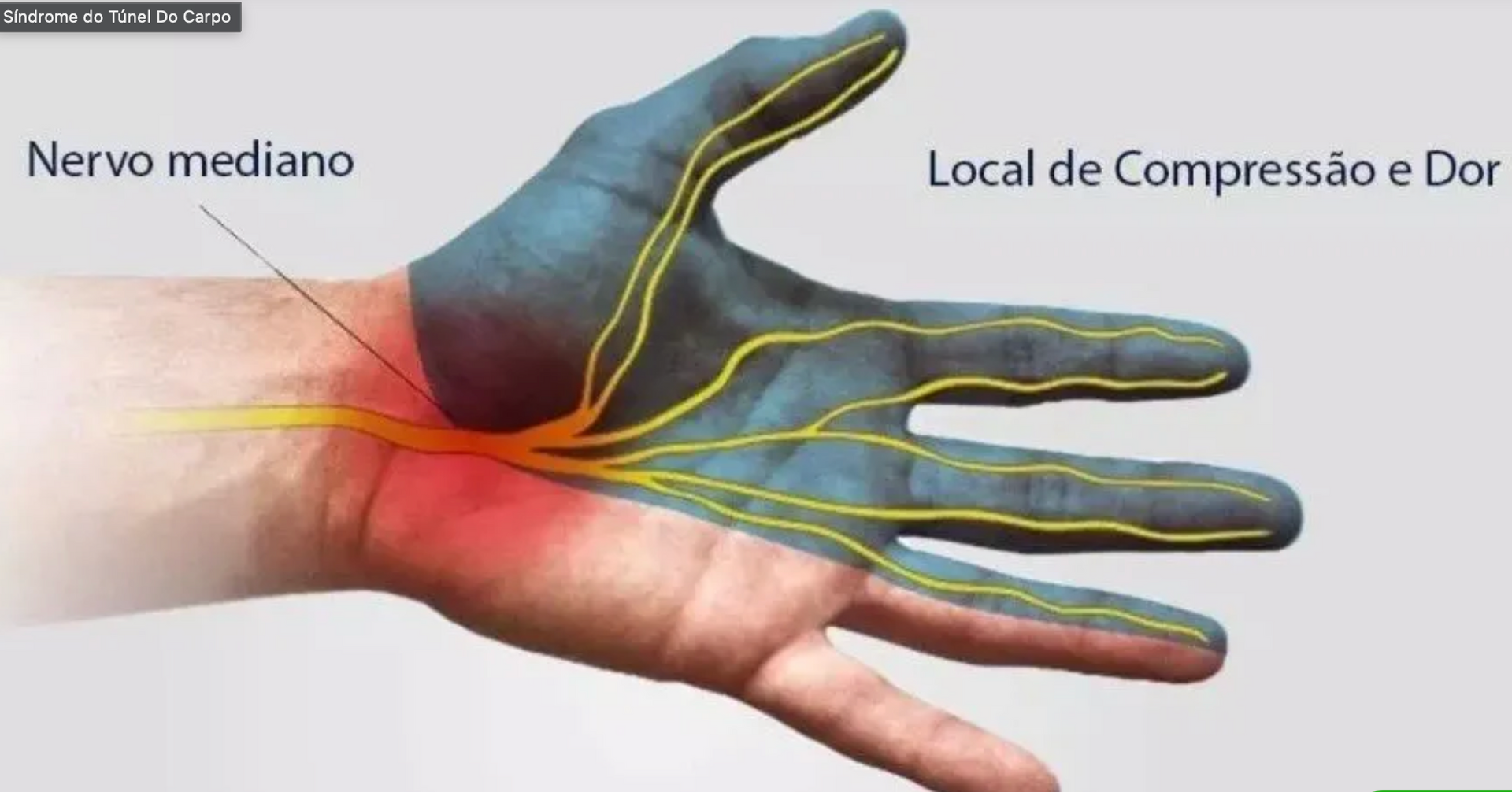
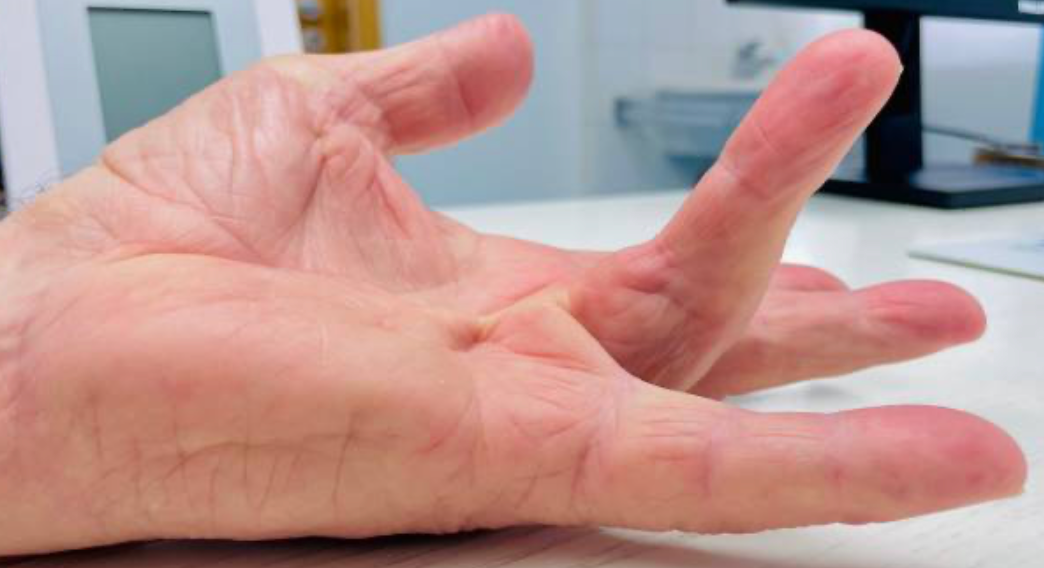
Também conhecida como SDRC ou CRPS, é uma condição de dor persistente que pode surgir depois de uma fratura, cirurgia, trauma, imobilização ou lesão nervosa. O ponto principal é que a dor costuma ser desproporcional ao evento inicial e vem acompanhada de alterações no membro, como inchaço, mudança de cor, alteração de temperatura, suor diferente, rigidez, perda de movimento e sensibilidade exagerada. Na cirurgia da mão, esse diagnóstico é especialmente importante porque a SDRC pode aparecer após fraturas do punho, cirurgias, lesões nervosas, traumas aparentemente simples e períodos prolongados de imobilização. Não existe um exame de sangue, biomarcador ou teste único que confirme a doença. O diagnóstico é clínico, baseado na história, no exame físico e na exclusão de outras causas. O que é Síndrome Dolorosa Regional Complexa? A SDRC é uma síndrome de dor regional. Isso significa que a dor não segue exatamente o trajeto de um nervo específico ou de um dermátomo. Ela costuma envolver uma região maior da mão, punho, antebraço ou membro, com predomínio distal. A definição atual descreve uma dor contínua, espontânea ou provocada, aparentemente desproporcional ao trauma inicial, associada a alterações sensitivas, vasomotoras, sudomotoras, motoras e tróficas. Os critérios de Budapeste são hoje a principal referência para organizar o diagnóstico clínico. Antigamente, essa condição era chamada de distrofia simpático-reflexa, causalgia, algodistrofia, atrofia de Sudeck ou síndrome ombro-mão. Esses nomes ainda aparecem em laudos, perícias e textos mais antigos, mas o termo mais adequado atualmente é Síndrome Dolorosa Regional Complexa. Qual a diferença entre SDRC tipo 1 e tipo 2? A SDRC tipo 1 ocorre sem uma lesão nervosa periférica claramente identificável. É o quadro que antes era chamado de distrofia simpático-reflexa. Pode surgir depois de fratura, entorse, cirurgia, trauma ou imobilização. A SDRC tipo 2 ocorre quando há uma lesão nervosa identificável associada. É o quadro historicamente chamado de causalgia. Os sintomas podem ser semelhantes aos da SDRC tipo 1, mas existe uma lesão de nervo documentada ou fortemente suspeita no contexto clínico. O capítulo do Green anexado descreve exatamente essa distinção entre tipo 1, sem lesão nervosa identificável, e tipo 2, com lesão de nervo periférico. Na prática, essa diferença é importante porque uma compressão nervosa, neuroma, lesão parcial de nervo ou cicatriz dolorosa pode manter um foco de dor e precisar de tratamento específico. Por que a SDRC acontece? A causa exata ainda não é completamente compreendida. O que se sabe é que a SDRC envolve uma resposta exagerada e desorganizada do sistema nervoso, do sistema vascular, da inflamação local e do controle autonômico. Depois de uma lesão, é esperado que exista dor, inchaço e alguma limitação temporária. O problema é quando essa resposta passa do ponto, dura mais do que deveria e começa a comprometer a função da mão. O Green descreve a SDRC como uma resposta pós-traumática anormalmente intensa ou prolongada, que pode levar a edema, alterações vasomotoras, rigidez, artrofibrose, osteopenia e perda funcional. A literatura mais recente também descreve a SDRC como uma doença multifatorial, envolvendo sensibilização periférica, sensibilização central, alterações inflamatórias, disfunção autonômica, alterações corticais e fatores psicossociais que podem modular a dor, sem que isso signifique que a doença seja “psicológica”. Quais são os sintomas da Síndrome Dolorosa Regional Complexa? O sintoma central é dor. Sem dor, não se fecha o diagnóstico de SDRC ativa. Essa dor pode ser em queimação, latejante, profunda, em choque, em aperto ou muito sensível ao toque. Muitos pacientes relatam que não conseguem encostar a mão na roupa, lavar a mão com água fria, apoiar o punho ou movimentar os dedos. Esse fenômeno pode ser alodinia, quando um estímulo normalmente não doloroso passa a causar dor, ou hiperalgesia, quando um estímulo doloroso provoca uma resposta muito maior do que o esperado. Além da dor, podem aparecer inchaço, alteração de temperatura, mão quente ou fria, mudança de cor, suor aumentado ou reduzido, pele brilhante, rigidez, tremores, fraqueza, dificuldade para abrir e fechar os dedos, alterações nas unhas e nos pelos. Como é feito o diagnóstico? O diagnóstico é clínico. Isso significa que o médico precisa ouvir a história, examinar o membro, avaliar a dor, a sensibilidade, a temperatura, a cor da pele, o suor, o edema, a mobilidade, a força e procurar outras causas que possam explicar o quadro. Os critérios de Budapeste são os mais usados atualmente. Eles exigem dor contínua desproporcional ao evento inicial, sintomas em categorias específicas e sinais observados no exame físico. As categorias avaliadas incluem alterações sensitivas, vasomotoras, sudomotoras/edema e motoras/tróficas. Um ponto importante: exames podem ajudar, mas não substituem o exame clínico. Radiografia pode mostrar osteopenia regional em alguns casos. Cintilografia, termografia, ressonância, eletroneuromiografia e outros exames podem ser úteis em situações selecionadas, principalmente para excluir diagnósticos diferenciais ou documentar alterações associadas. Mas nenhum deles, sozinho, confirma ou exclui SDRC. Quais doenças podem parecer SDRC? Esse é um ponto essencial. Nem toda dor intensa depois de cirurgia ou fratura é SDRC. Antes de fechar o diagnóstico, é preciso excluir infecção, síndrome compartimental, trombose, compressão nervosa, lesão tendínea, falha de síntese, rigidez por imobilização, dor neuropática localizada, neuroma, artrite inflamatória, lesão ligamentar não diagnosticada e problemas vasculares. Na mão e no punho, isso é ainda mais importante. Uma compressão do nervo mediano após fratura distal do rádio, uma lesão do ramo superficial do radial, uma neurite do ramo dorsal ulnar ou uma cicatriz dolorosa podem simular ou manter um quadro doloroso complexo. O Green destaca que eventos nociceptivos ou neuropáticos, como compressão nervosa, hiperdistração, instabilidade da radioulnar distal e fratura ulnar, podem estar associados ao desenvolvimento ou manutenção de dor distrófica. A SDRC é uma doença psicológica? Não. A SDRC não deve ser tratada como “coisa da cabeça do paciente”. A dor é real e pode ser extremamente incapacitante. O que acontece é que dor crônica, medo de movimentar, ansiedade, insônia, perda de função e afastamento do trabalho podem piorar o ciclo de dor e incapacidade. Por isso, o cuidado psicológico pode fazer parte do tratamento, não porque a causa seja psicológica, mas porque o sistema nervoso, a dor e o comportamento de proteção do membro estão profundamente conectados. As diretrizes internacionais reforçam que o tratamento deve ser interdisciplinar, com foco em restauração funcional, reabilitação, controle da dor e suporte psicológico quando necessário. Tratamento da Síndrome Dolorosa Regional Complexa O tratamento deve começar cedo. Quanto mais tempo a mão permanece dolorida, inchada, rígida e sem uso, maior o risco de perda funcional persistente. A base do tratamento é recuperar função. Isso inclui terapia da mão, dessensibilização, controle de edema, mobilização progressiva, treino de uso do membro, analgesia adequada e acompanhamento próximo. O objetivo não é apenas “tirar dor”, mas permitir que o paciente volte a usar a mão de forma segura. O Green reforça que o reconhecimento precoce e o tratamento imediato são importantes para reduzir risco de perda permanente de função, embora alguns pacientes possam evoluir com incapacidade mesmo quando tratados. A fisioterapia ou terapia ocupacional precisa ser bem conduzida. Forçar agressivamente uma mão extremamente dolorosa pode piorar o quadro. Por outro lado, deixar a mão parada também piora edema, rigidez e medo de movimento. O caminho costuma ser uma reabilitação progressiva, tolerável, com metas pequenas e frequentes. Medicamentos usados no tratamento Os medicamentos variam conforme a fase e o padrão da dor. Podem ser usados analgésicos, anti-inflamatórios em situações específicas, medicações para dor neuropática, antidepressivos moduladores de dor, corticoide em fases iniciais selecionadas, bisfosfonatos em alguns casos e outras terapias conforme avaliação especializada. As diretrizes de 2022 descrevem o tratamento farmacológico como parte de uma estratégia maior, nunca como tratamento isolado. O foco permanece na recuperação funcional e no cuidado interdisciplinar. Bloqueios simpáticos, bloqueios regionais, neuromodulação, cetamina e outras terapias intervencionistas podem ser consideradas em casos selecionados, principalmente quando a dor impede a reabilitação. Essas medidas não devem ser vistas como “atalho”, mas como ferramentas para permitir movimento, dessensibilização e retomada funcional. Vitamina C previne SDRC? Existe literatura avaliando o uso de vitamina C para reduzir risco de SDRC, principalmente após fraturas do punho. Uma revisão sistemática publicada em 2017 concluiu que 500 mg de vitamina C por dia por 50 dias reduziu o risco de SDRC tipo 1 após fratura do punho. A RBO também publicou discussão recente sobre vitamina C em dor neuropática e SDRC, apontando possível papel preventivo e no controle de dor pós-operatória. Apesar disso, o tema ainda não é completamente fechado. Estudos recentes mostram resultados variáveis, e a vitamina C deve ser entendida como uma medida de baixo risco em contextos selecionados, não como garantia de prevenção. O que acontece quando a SDRC não é tratada cedo? Quando o quadro persiste, a dor pode diminuir, mas a função pode continuar ruim. Isso é muito importante. Às vezes o paciente deixa de preencher todos os critérios diagnósticos de SDRC ativa, mas permanece com rigidez, contraturas, perda de força, alteração de sensibilidade e limitação para uso da mão. O Green descreve que pacientes com SDRC tardia ou crônica podem não preencher mais os critérios diagnósticos formais, mas ainda apresentar deformidade residual, debilidade e contraturas importantes. Em fases tardias, a prioridade pode deixar de ser apenas controle da dor e passar a incluir tratamento de sequelas, como rigidez articular, contraturas, aderências, compressões nervosas ou deformidades. Cirurgias podem ser consideradas em casos muito selecionados, mas sempre com cautela, porque qualquer novo procedimento pode reativar sintomas distróficos. Quando procurar um especialista em cirurgia da mão? É indicado procurar avaliação quando a dor depois de uma fratura, cirurgia ou trauma parece fora do padrão, principalmente se vier acompanhada de inchaço persistente, rigidez progressiva, alteração de cor, mudança de temperatura, suor diferente, sensibilidade exagerada ao toque ou dificuldade crescente para usar a mão. Também é importante investigar quando a dor impede a terapia, quando o paciente passa a proteger demais o membro, quando os dedos começam a endurecer ou quando há suspeita de lesão nervosa associada. Na mão, tempo faz muita diferença. Uma SDRC reconhecida cedo pode ser tratada com maior chance de recuperação funcional. Uma SDRC negligenciada pode deixar sequelas difíceis de reverter. Conclusão A Síndrome Dolorosa Regional Complexa é uma condição séria, dolorosa e muitas vezes incompreendida. Ela pode surgir depois de uma lesão aparentemente simples e evoluir com dor desproporcional, inchaço, alteração de temperatura, mudança de cor, rigidez, perda de movimento e dificuldade para usar a mão. O diagnóstico é clínico e deve ser feito com cuidado e excluindo outras causas de dor. Não existe um exame único que confirme a doença. O tratamento precisa ser precoce, progressivo e multidisciplinar. A reabilitação da mão é uma parte central do cuidado, junto com controle adequado da dor, orientação, dessensibilização, mobilização e tratamento de lesões associadas quando presentes. Em casos persistentes, o acompanhamento com especialista em cirurgia da mão e equipe de dor pode ser decisivo para evitar perda funcional permanente.