Operei o túnel do carpo e estou com dor na mão: isso é normal?
Operei o túnel do carpo e estou com dor na mão: isso é normal?
A cirurgia do túnel do carpo costuma trazer alívio importante dos sintomas, principalmente do formigamento, da dormência e da perda de força na mão. Ainda assim, não é raro que, após o procedimento, o paciente passe a perceber um novo tipo de dor na palma da mão. Essa situação gera bastante insegurança, porque a expectativa é de melhora completa, e o surgimento de uma dor diferente levanta a dúvida se algo deu errado.
Na maioria das vezes, porém, essa dor tem uma explicação bem conhecida dentro da cirurgia da mão. Trata-se da chamada dor do pilar, uma condição descrita há décadas na literatura e que pode fazer parte do processo de recuperação de alguns pacientes, mesmo quando a cirurgia foi bem indicada e corretamente executada.
Por que a mão dói depois da cirurgia do túnel do carpo
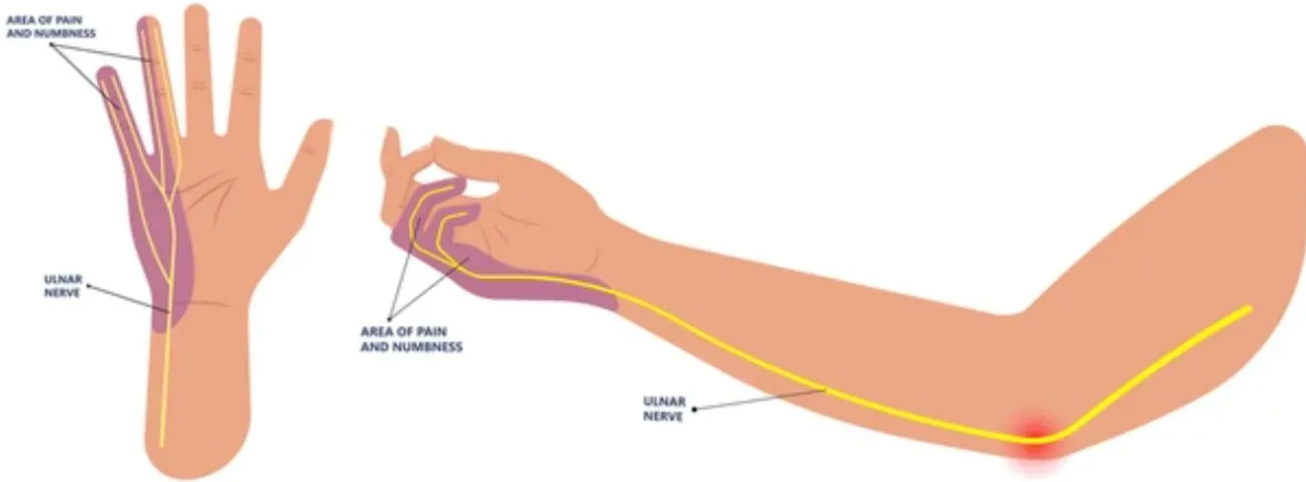
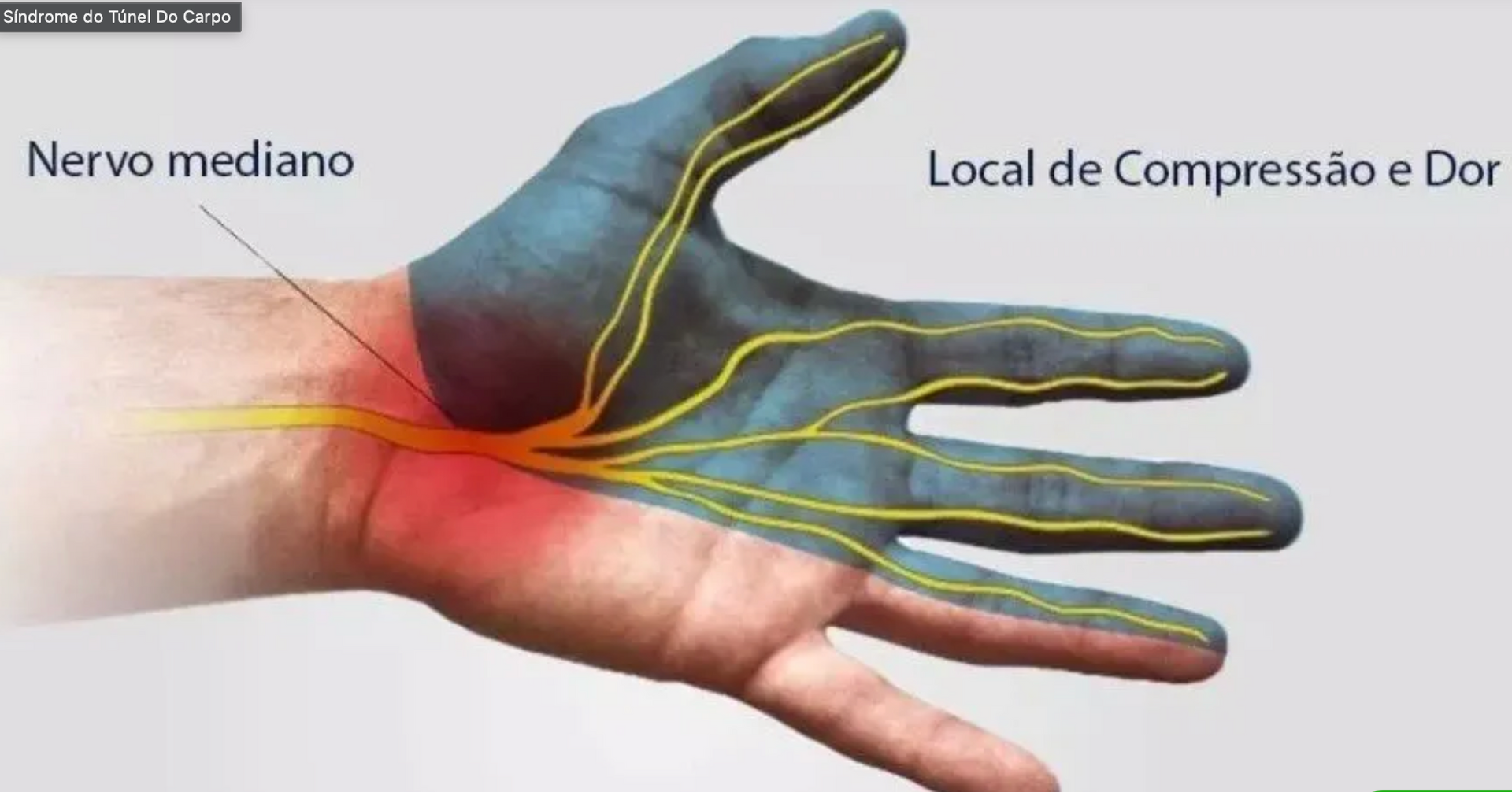
Durante a cirurgia, o ligamento transverso do carpo é seccionado para aliviar a compressão do nervo mediano. Esse ligamento funciona como uma estrutura de contenção da região, e sua liberação provoca uma mudança imediata na forma como as forças são distribuídas na palma da mão. A partir desse momento, a mão precisa se adaptar a uma nova configuração biomecânica, especialmente nas regiões da eminência tenar e hipotenar, que ficam na base da palma.
Ao mesmo tempo, existem pequenos ramos nervosos na pele dessa região que podem se tornar mais sensíveis durante o processo de cicatrização. Mesmo com uma técnica cirúrgica cuidadosa, essa sensibilização pode ocorrer. O resultado é uma dor mais profunda, menos localizada, que não tem relação direta com a cicatriz. Na prática, é a soma da adaptação mecânica da mão com a resposta dos tecidos ao processo de cicatrização.
Essa dor é normal?
Sim, é uma evolução relativamente comum. A literatura mostra que uma parcela significativa dos pacientes apresenta dor na base da palma após a cirurgia do túnel do carpo, embora a incidência varie entre os estudos. Essa variação ocorre porque não existe um critério único para definir a dor do pilar, mas há consenso de que se trata de uma condição esperada e que deve ser discutida previamente com o paciente.
O ponto mais importante é deixar claro que essa dor não indica erro técnico, não significa que o nervo continua comprimido e não representa falha da cirurgia. Ela faz parte do processo de adaptação dos tecidos da mão após a liberação do ligamento.
Como essa dor costuma se manifestar
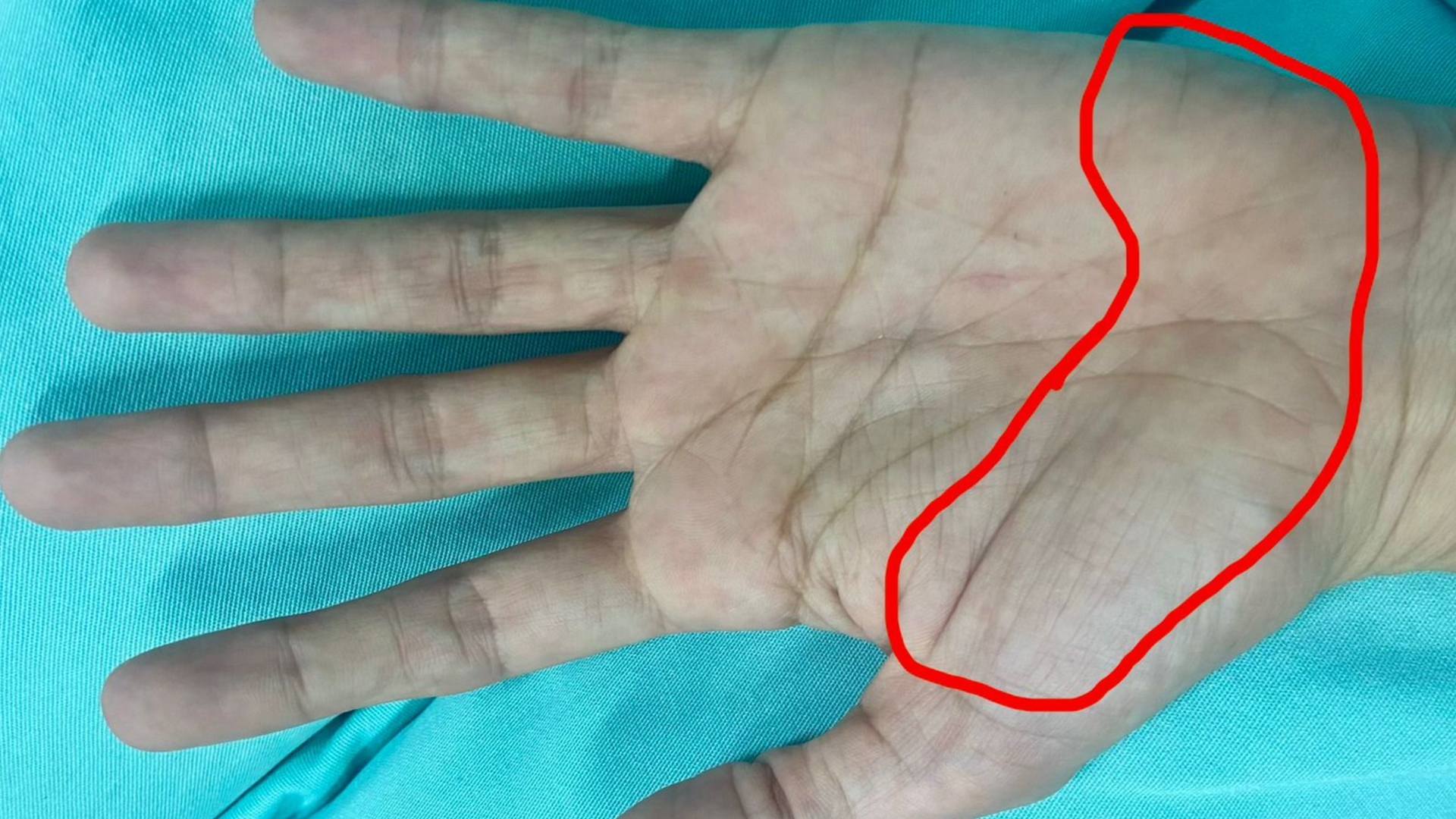
A dor do pilar tem características relativamente típicas. O paciente costuma relatar desconforto ao apoiar a mão em superfícies, dificuldade para realizar movimentos que exigem força e uma sensação de dor mais profunda, diferente da dor superficial da cicatriz. É comum que atividades simples do dia a dia, como empurrar uma porta, apoiar a mão na mesa ou segurar objetos mais firmes, passem a causar incômodo.
Essa dor pode estar localizada na base do polegar, no lado do dedo mínimo ou em ambas as regiões, e costuma ser mais evidente nas primeiras semanas após a cirurgia. Com o tempo, a tendência é de redução progressiva da intensidade dos sintomas.
Quanto tempo dura a dor após a cirurgia do túnel do carpo
Na maioria dos casos, a evolução é favorável. A dor tende a melhorar gradualmente ao longo dos primeiros meses, especialmente entre três e seis meses após o procedimento. Esse período corresponde à fase em que ocorre a reorganização dos tecidos e a adaptação biomecânica da região operada.
Em alguns pacientes, esse processo pode ser mais lento, com persistência dos sintomas por períodos mais prolongados, demorando ate 12 meses para melhora completa. Mesmo nesses casos, a tendência ainda é de melhora progressiva. É importante reforçar que a presença dessa dor, isoladamente, não significa que a cirurgia não teve sucesso.
O que causa essa dor, segundo a literatura
A dor do pilar é considerada multifatorial. Um dos mecanismos mais aceitos envolve a irritação de pequenos ramos nervosos da palma da mão, que podem desenvolver áreas de hipersensibilidade durante o processo de cicatrização, às vezes descritas como micro-neuromas. Essas estruturas podem gerar dor localizada e sensibilidade aumentada na base da mão.
Outro fator importante é a alteração na mecânica da região após a liberação do ligamento. Com a mudança na configuração do arco do carpo, os músculos da palma passam a trabalhar sob novas condições de tensão, o que pode gerar sobrecarga e desconforto local. Alguns estudos também sugerem a participação de mecanismos inflamatórios mediados por fibras autonômicas, contribuindo para a intensidade da dor em determinados pacientes.
Como é feito o tratamento
O tratamento da dor do pilar é, na grande maioria das vezes, conservador. A fisioterapia especializada em mão é o principal recurso, atuando na mobilização dos tecidos, na redução da sensibilidade local e na recuperação progressiva da função. O trabalho inclui técnicas de dessensibilização, mobilização da cicatriz e reintrodução gradual das atividades.
Com o tempo, a região tende a se tornar menos sensível e mais funcional. Em casos mais persistentes, podem ser utilizados recursos complementares, como infiltrações locais ou terapias físicas adicionais, sempre com avaliação individualizada.
Quando é necessário reavaliar
Embora seja uma condição comum, é importante acompanhar a evolução clínica. Situações em que a dor apresenta piora progressiva, vem associada a sinais inflamatórios importantes ou está acompanhada de perda funcional significativa devem ser reavaliadas. Isso permite excluir outras condições que podem exigir abordagem específica.
Conclusão
A presença de dor na palma da mão após a cirurgia do túnel do carpo é uma situação relativamente frequente e, na maioria das vezes, faz parte do processo normal de recuperação. A chamada dor do pilar ocorre por alterações nos tecidos da região operada e tende a melhorar progressivamente com o tempo.
Com orientação adequada, acompanhamento próximo e tratamento conservador, a maioria dos pacientes evolui de forma satisfatória, com recuperação da função da mão e alívio dos sintomas iniciais que motivaram a cirurgia.
Deixe um comentário
Confira mais posts